Tumor de células gigantes de la prótesis intraepifisaria de tibia
Tumor de células gigantes de la tibia. Una paciente nacida en abril de 1973, presentó una lesión de rarefacción ósea en la epífisis tibial derecha, cuando sólo tenía catorce años y seis meses de edad. En enero de 1988 fue operada en Salvador – Ba y le realizaron un legrado del tumor. El examen anatomopatológico diagnosticó que se trataba de un tumor de células gigantes, lo cual es raro en el grupo de edad joven del paciente.
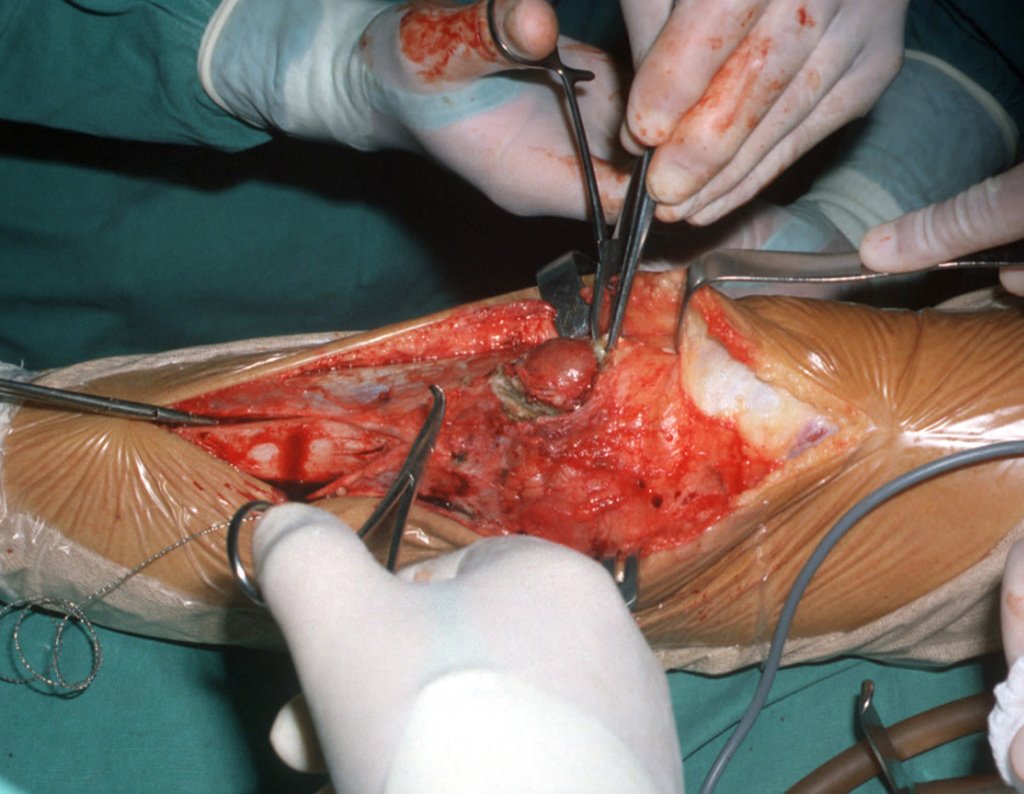
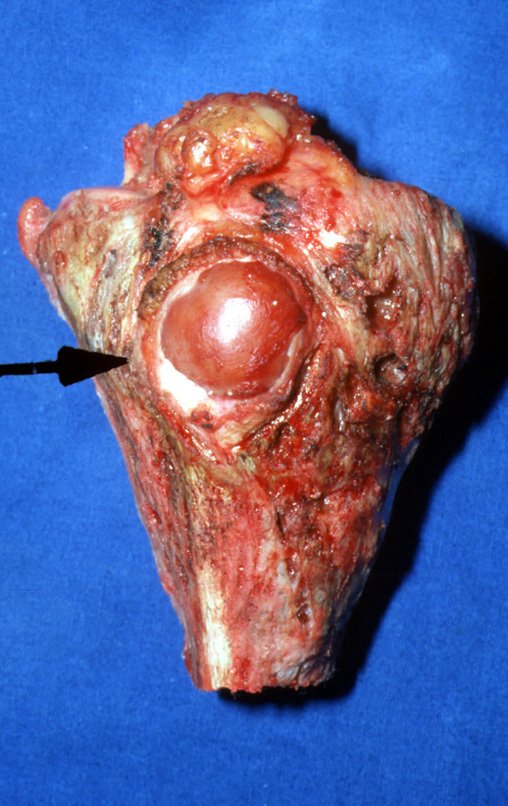
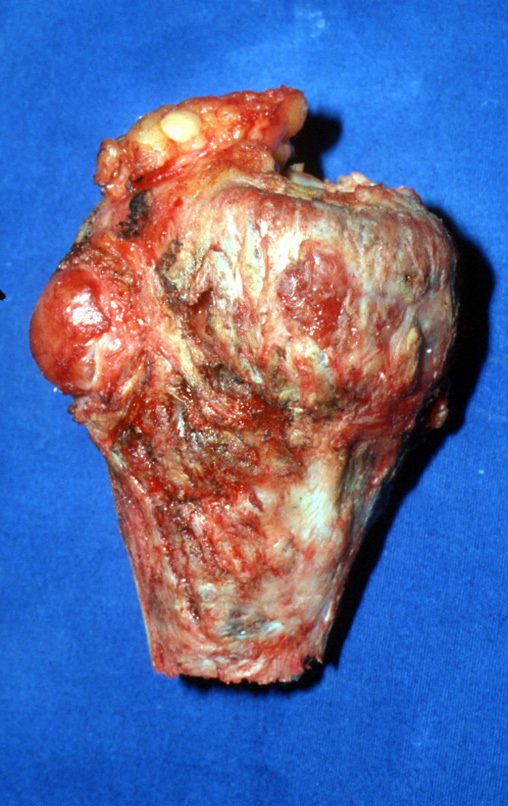
En febrero de 1989, el paciente fue reintervenido en la ciudad de Vitória da Conquista, por recidiva del tumor. En junio del mismo año acudió a nosotros por una nueva recurrencia, figuras 1 a 3.
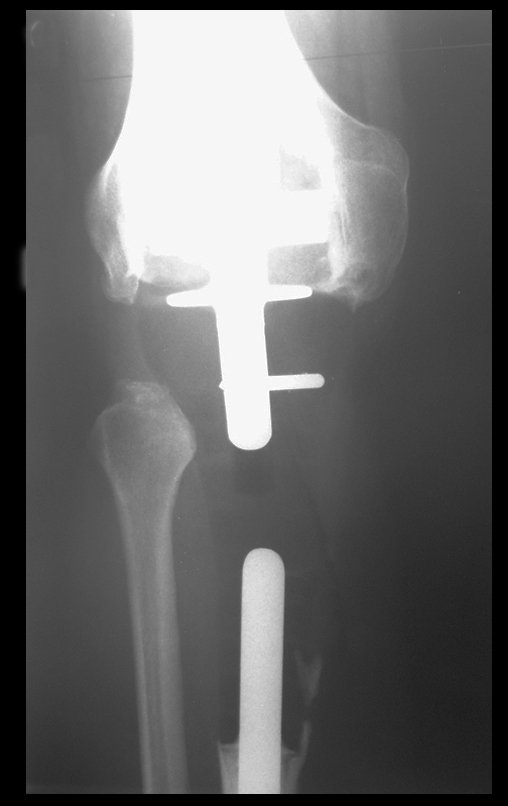
A pesar de ser el paciente muy joven, se optó por la resección en bloque, por dos recidivas y por implantación tumoral en tejidos blandos. Diseñamos una prótesis especial para este caso, creando un modelo con un componente intraepifisario en el fémur y reposición del tercio proximal de la tibia, ambos componentes fabricados en polietileno.
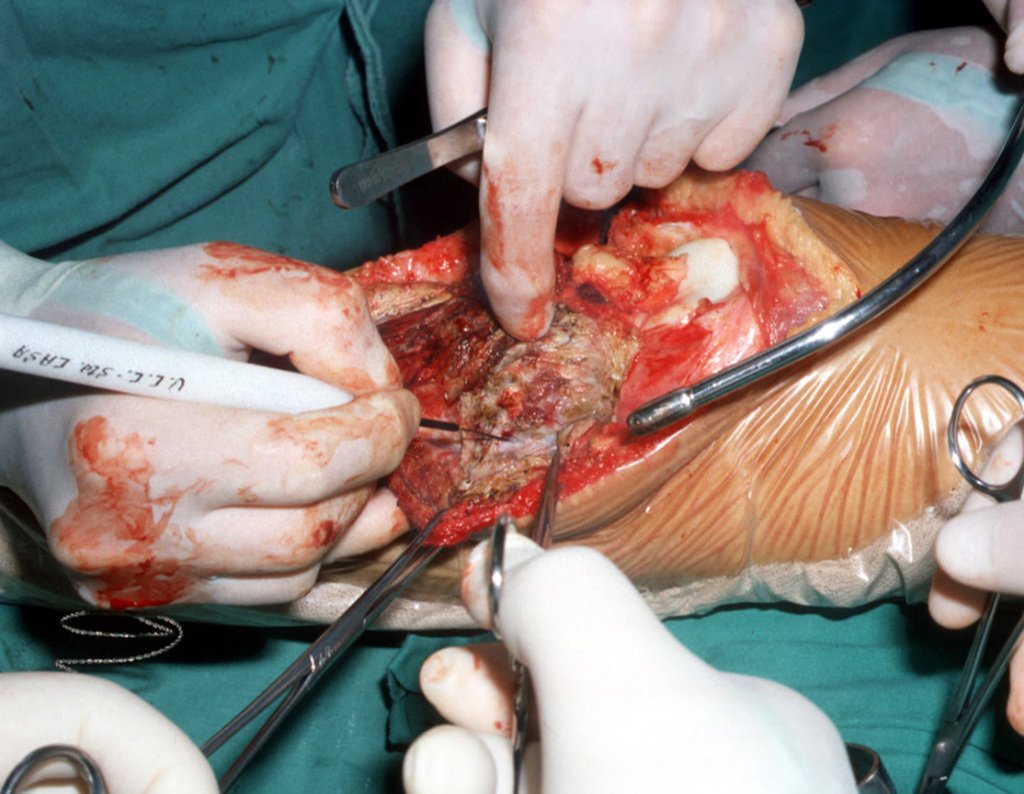
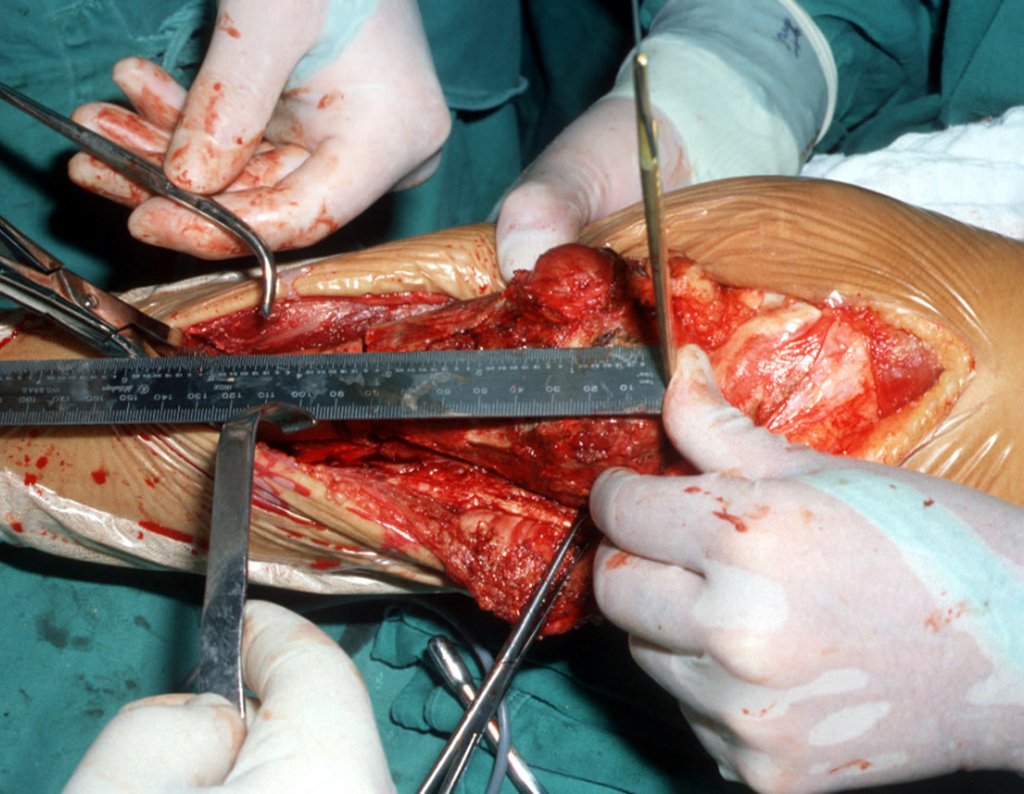
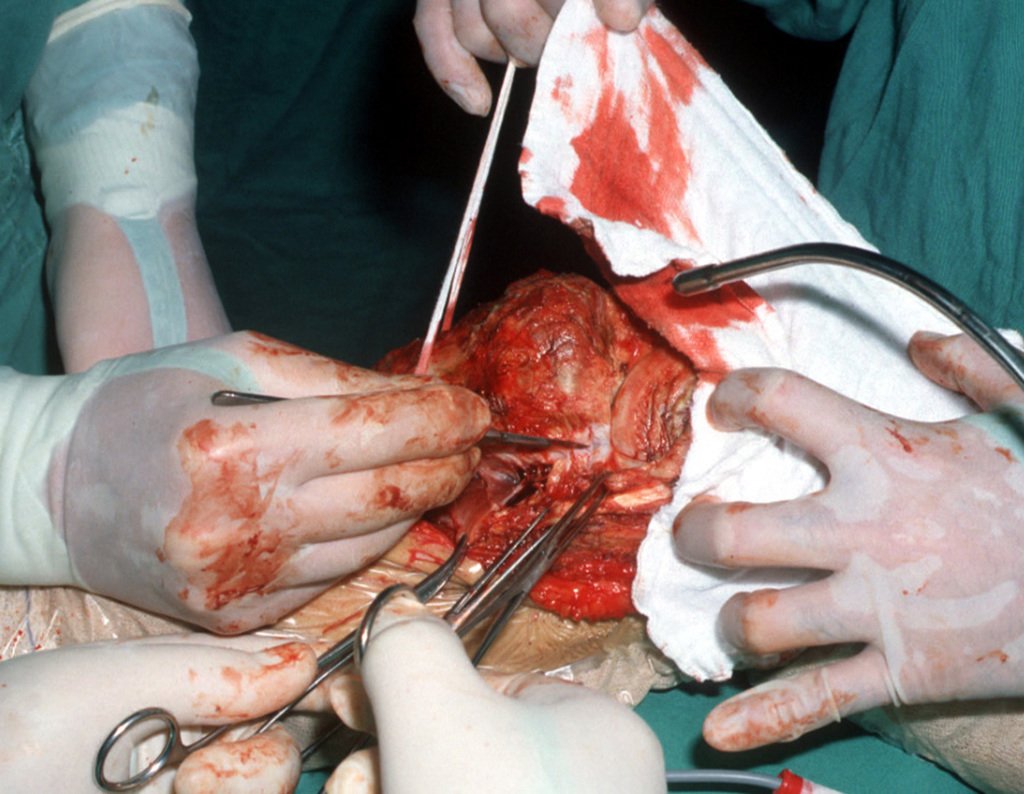
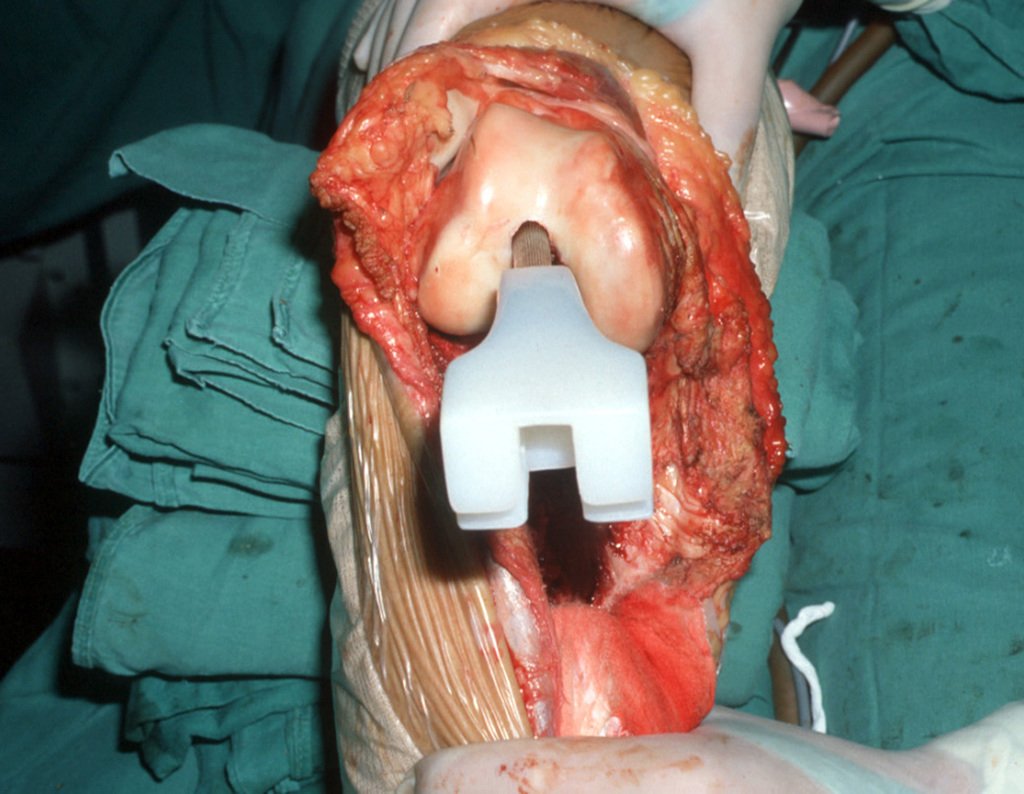
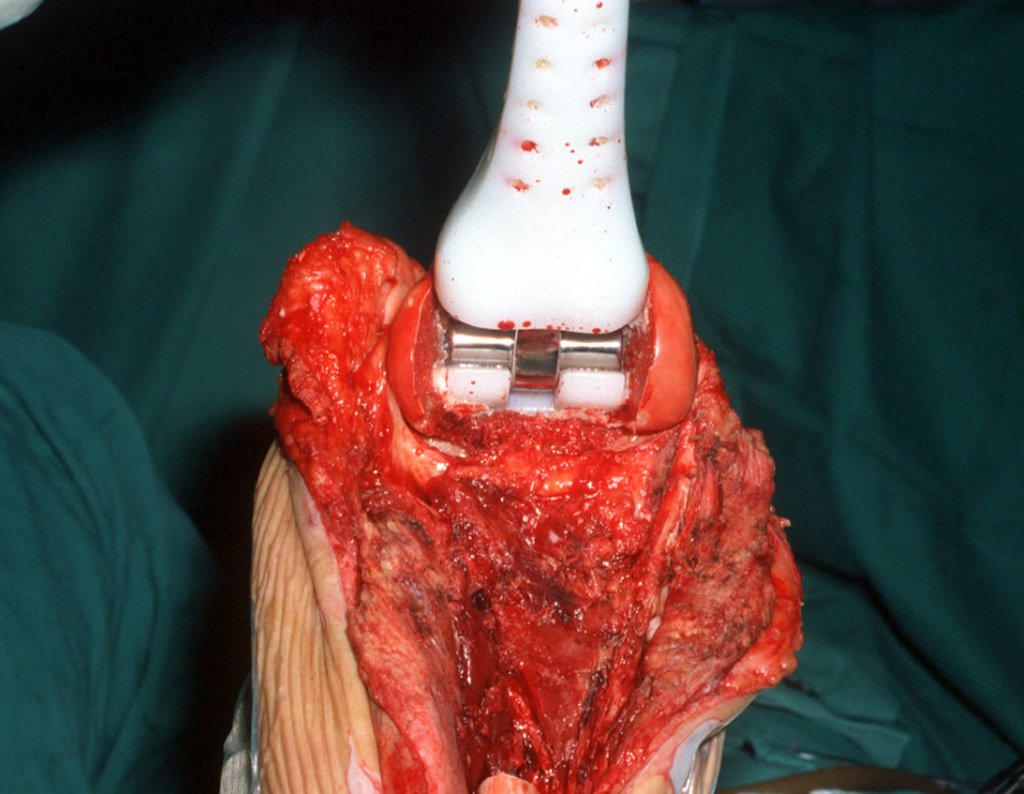
La resección se realizó en bloque, el 03/06/1989, con extirpación de toda el área afectada, figuras 4 a 15.
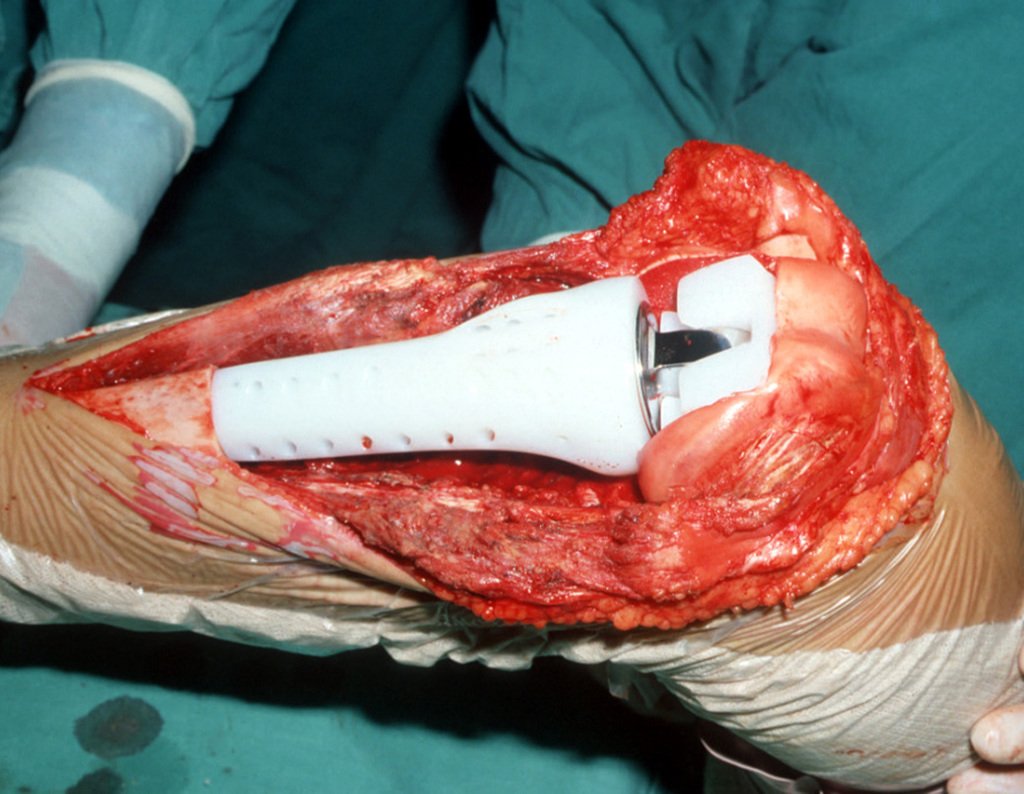
La reconstrucción se realizará con la prótesis diseñada especialmente para este paciente, fabricada en polietileno y acero inoxidable y con un componente intraepifisario en el fémur, figuras 13 a 15.
El cartílago patelofemoral debe preservarse tanto como sea posible. Con la cureta localizamos el canal femoral, figura 16. Se colocará el componente femoral entre los cóndilos femorales. Para ello es necesario realizar una osteotomía rectangular, que permita el posicionamiento adecuado del componente, figuras 17 y 18.
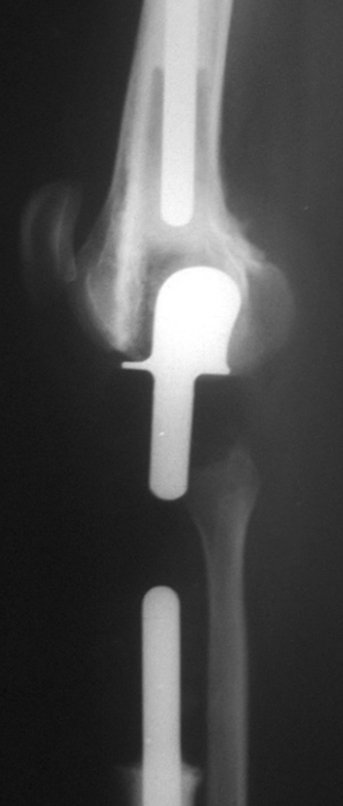
Esta fue la primera prótesis intraepifisaria que realizamos. En ese momento, en 1989, no teníamos guías de corte y el cirujano hacía los cortes a mano, usando su habilidad para seguir los parámetros clínicos.
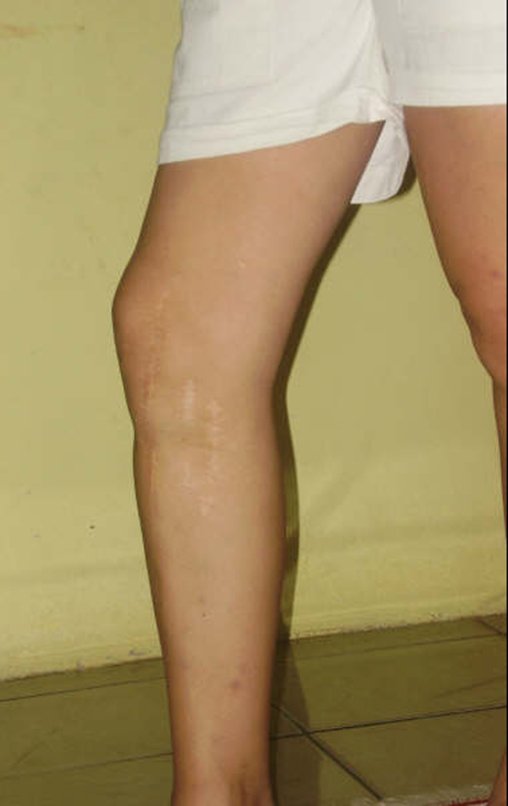
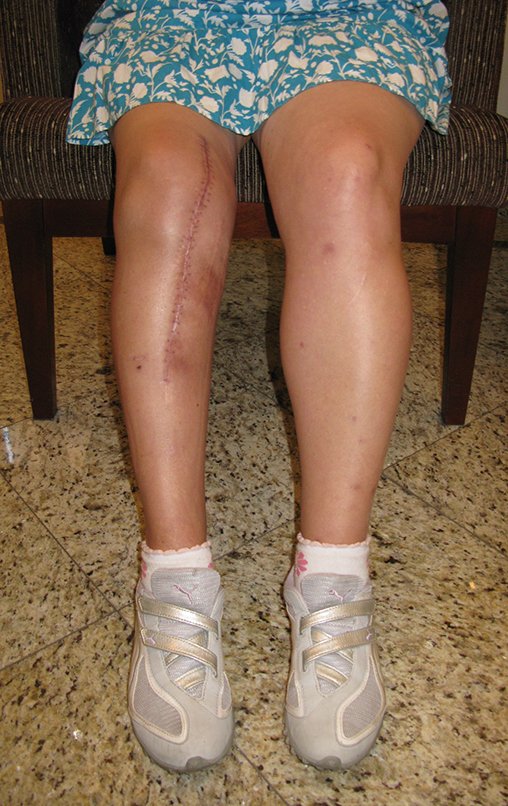
Paciente residente en otro estado, bailando lambada, que era el ritmo de la época, figuras 33 y 34. En enero de 2007 nos envió esta foto para nuestra evaluación, figura 35. En febrero de 2008 sufrió una caída que le provocó una fractura de el fémur, justo encima del componente femoral, que se trató de forma cerrada, figura 36.
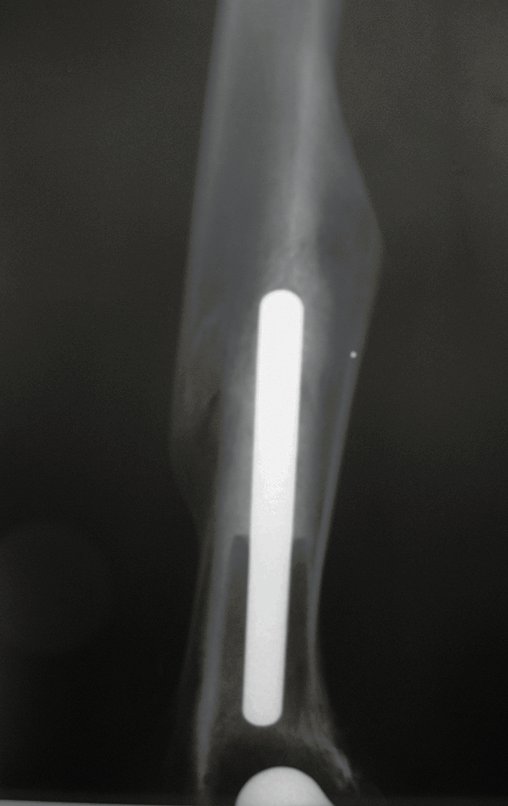
La fractura presentó mala consolidación, con acortamiento y desviación rotacional, resultando en protrusión del componente femoral, generando limitación funcional de la rodilla, requiriendo revisión, figuras 37 y 38. En el año 2009 se revisó la endoprótesis, figuras 39 y 40.
Autores del caso
Autor: Profr. Dr. Pedro Péricles Ribeiro Baptista
Oncocirugía Ortopédica en el Instituto Oncológico Dr. Arnaldo Vieira de Carvalho
Oficina : Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – SP
Teléfono: +55 11 3231-4638 Celular:+55 11 99863-5577 Correo electrónico: drpprb@gmail.com