Osteoma osteoide y cuerpo extraño.
Osteoma osteoide y cuerpo extraño. Paciente masculino, 37 años, con antecedente de dolor en la región posterior del tercio distal de la pierna izquierda, que inició en el año 2016, sin antecedentes traumáticos, con empeoramiento nocturno y mejoría relacionada con el uso de salicilatos.
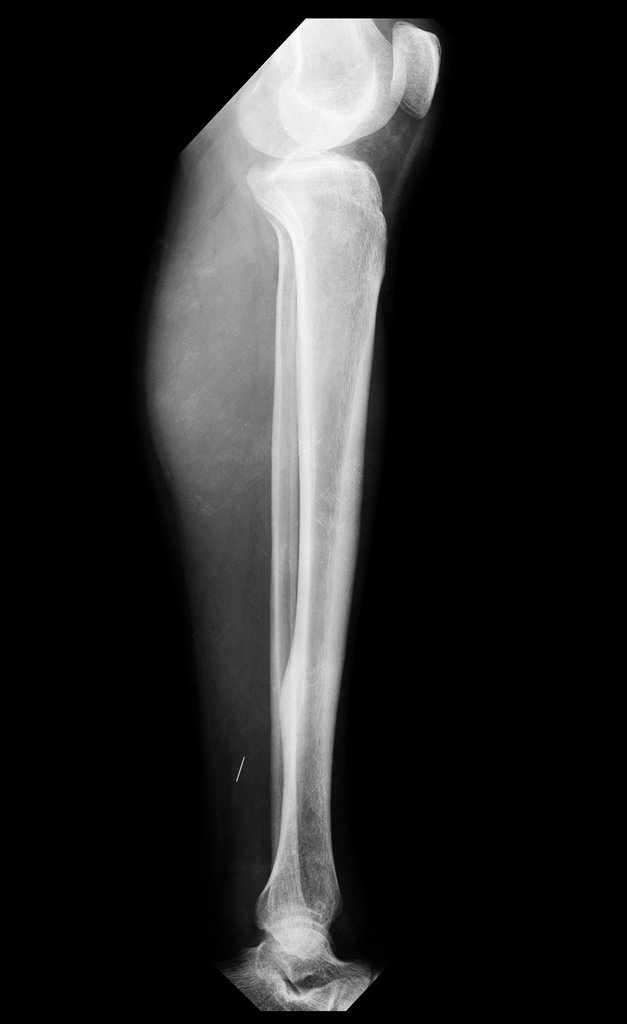
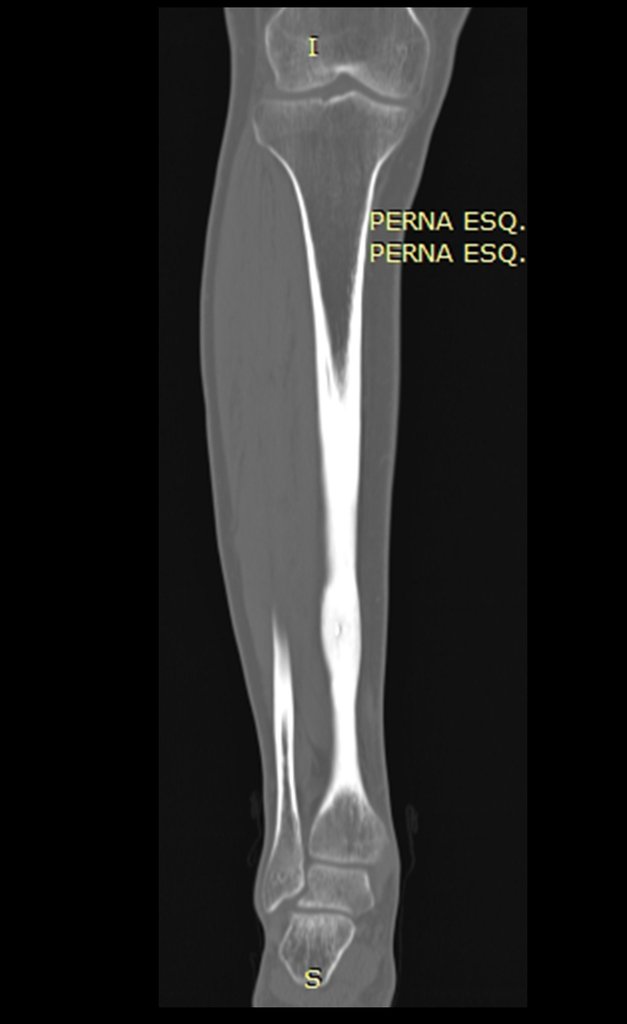
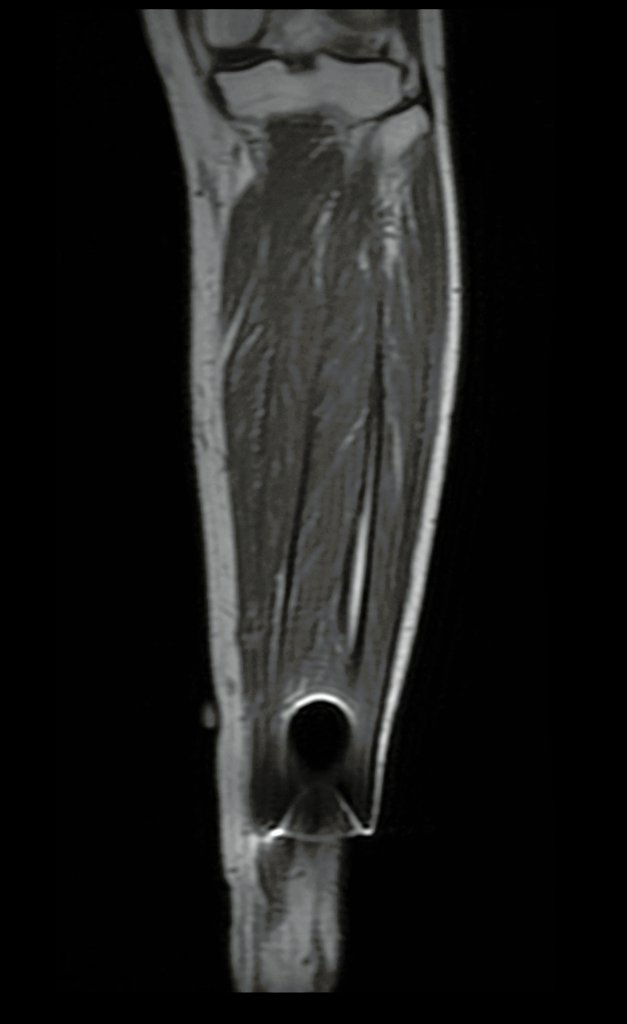
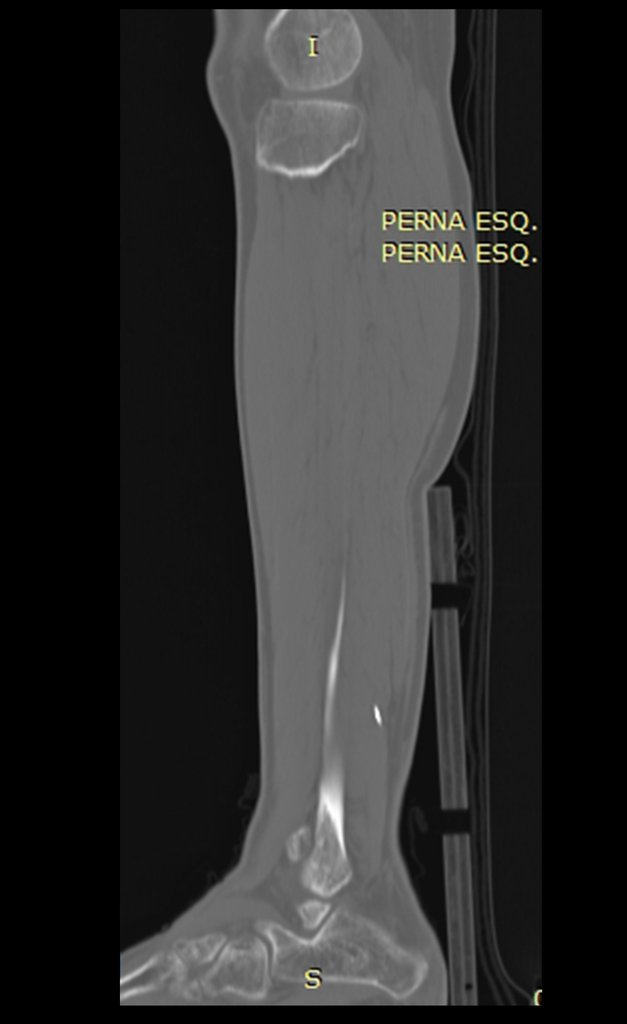
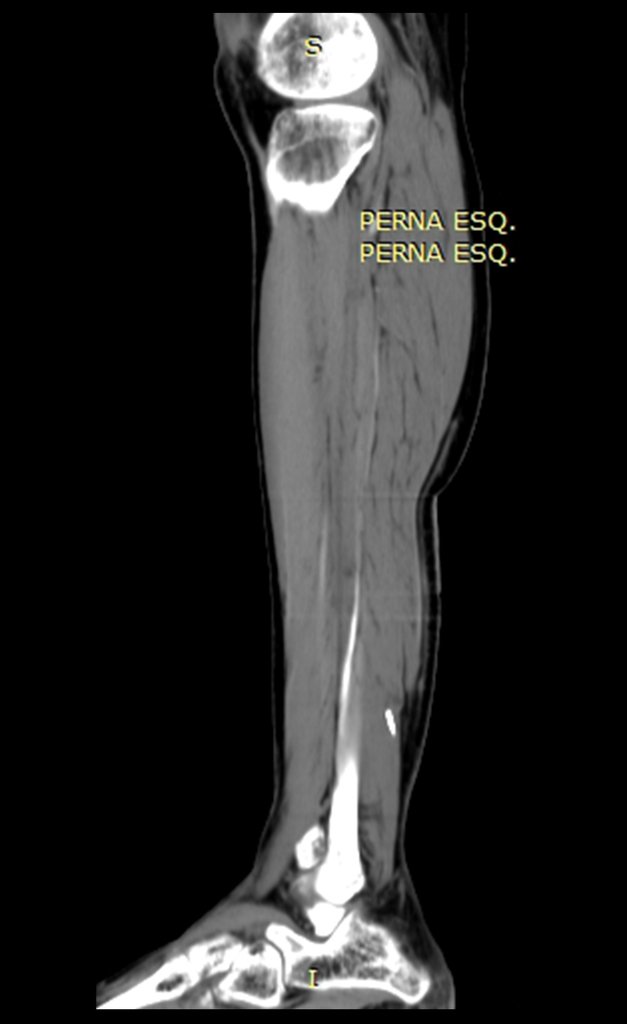
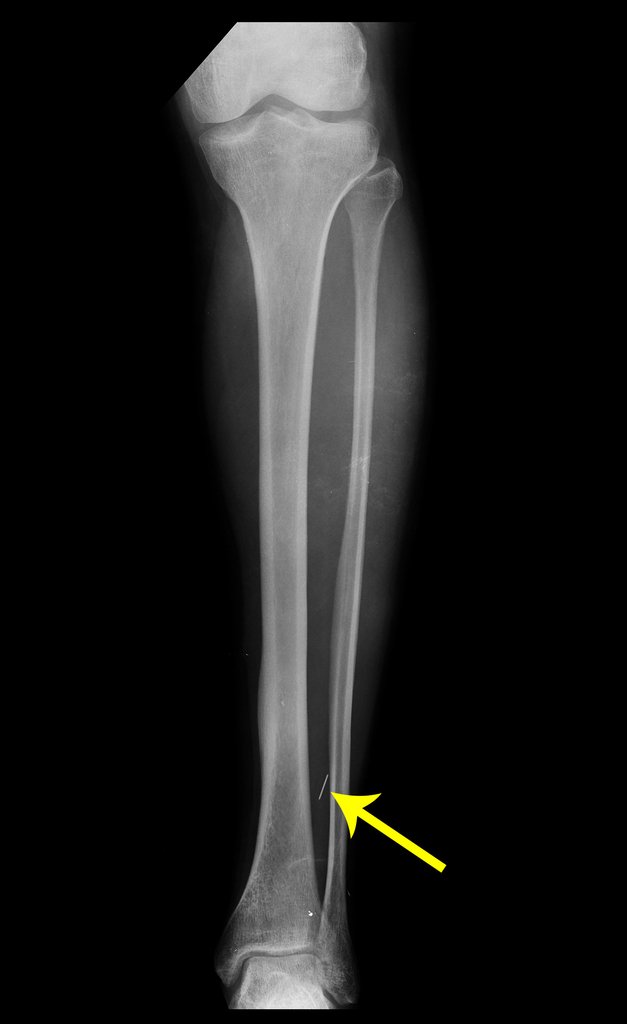
La radiografía y tomografía, figuras 1 a 8, mostraron una imagen esclerótica con aumento de espesor del hueso cortical de la tibia distal E, con aparente nicho central. ¿Osteoma osteoide?
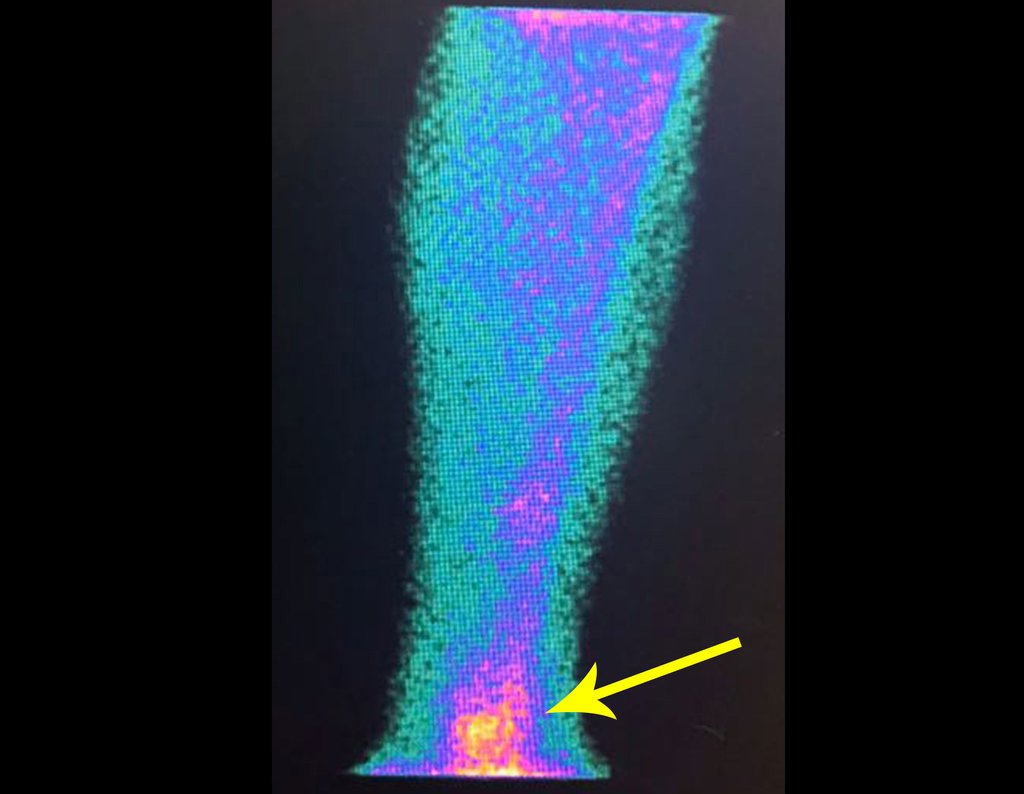
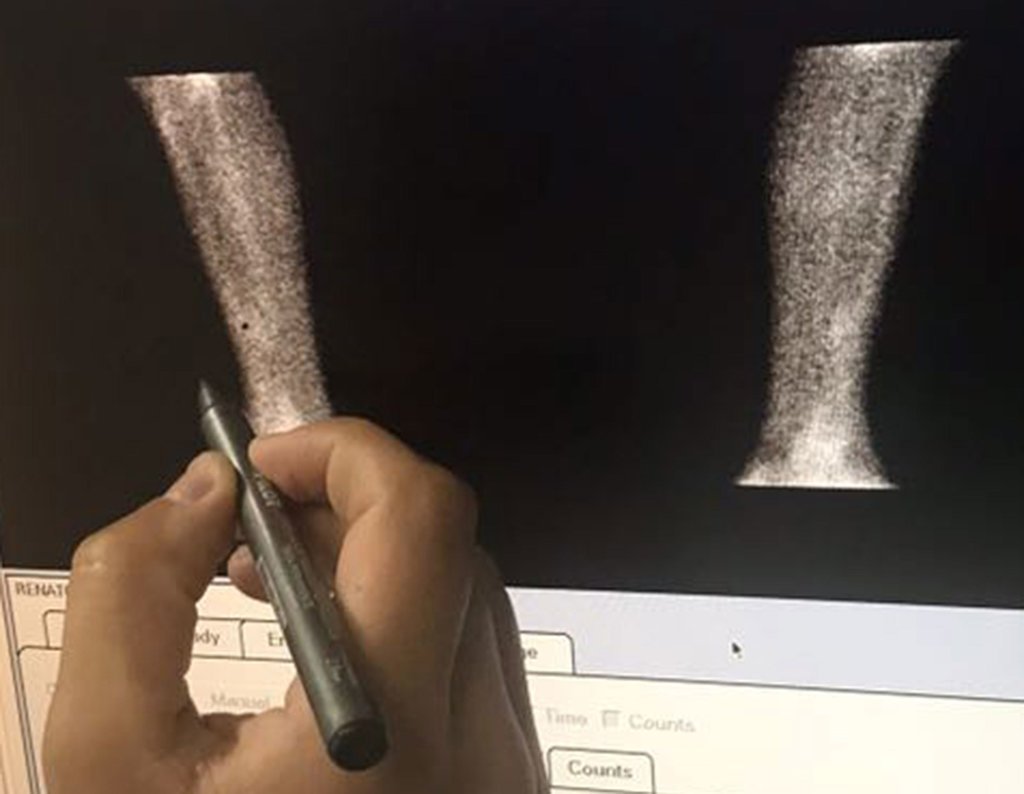
Vídeo 1 : Identificación del punto de mayor captación en la tibia del paciente.
Vídeo 2 : Demostración de este punto.
La cirugía fue programada para la mañana después de planificarla con Tecnésio.
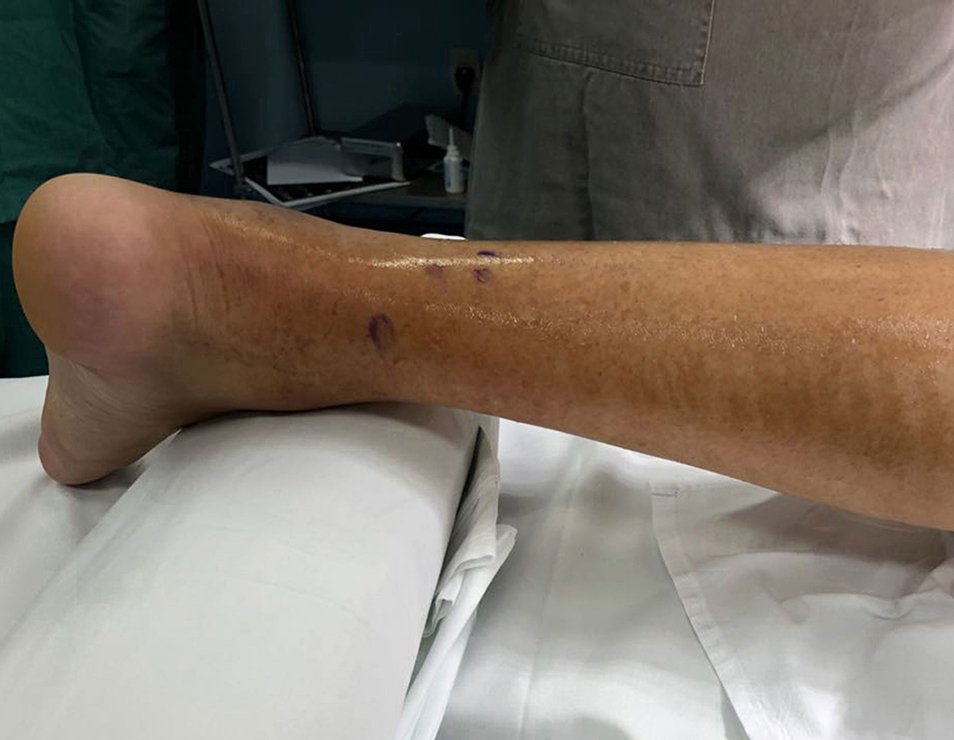
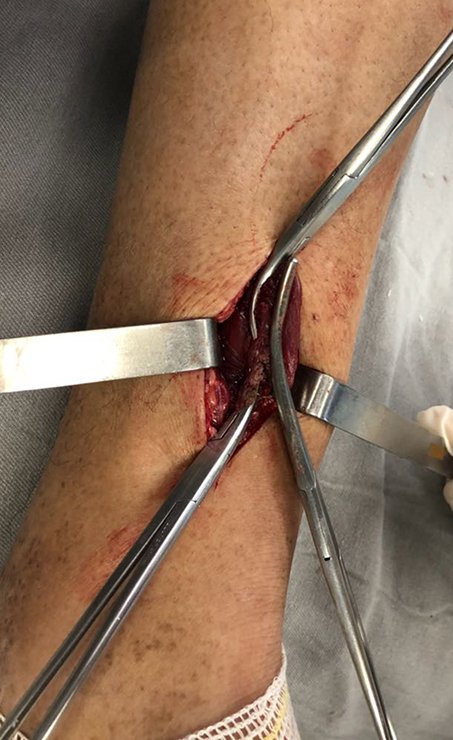
Lamentablemente el procedimiento quirúrgico fue suspendido debido a la crisis hipertensiva. A los 15 días, durante la reprogramación ambulatoria, el paciente refirió dolor intenso en los tejidos blandos de la cara posterolateral de la pierna, con gran sensibilidad al simple tacto. Este dolor era continuo con empeoramiento en flexión-extensión del tobillo, no compatible con osteoma osteoide. ¿Proceso inflamatorio?
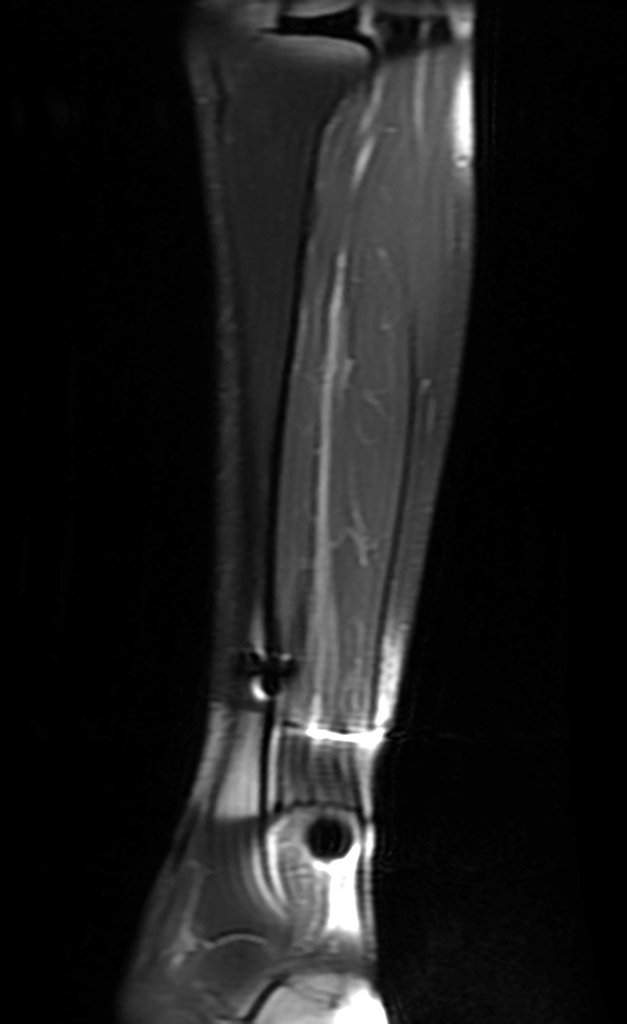
Para aclarar este cuadro clínico se solicitó un estudio de resonancia magnética, figuras 13 a 18.
Estos cambios encontrados se localizan en los tejidos blandos, no teniendo nada que ver con el osteoma osteoide existente en la cortical de la tibia resaltado en las figuras anteriores. ¿A qué lesión corresponderían estas imágenes?
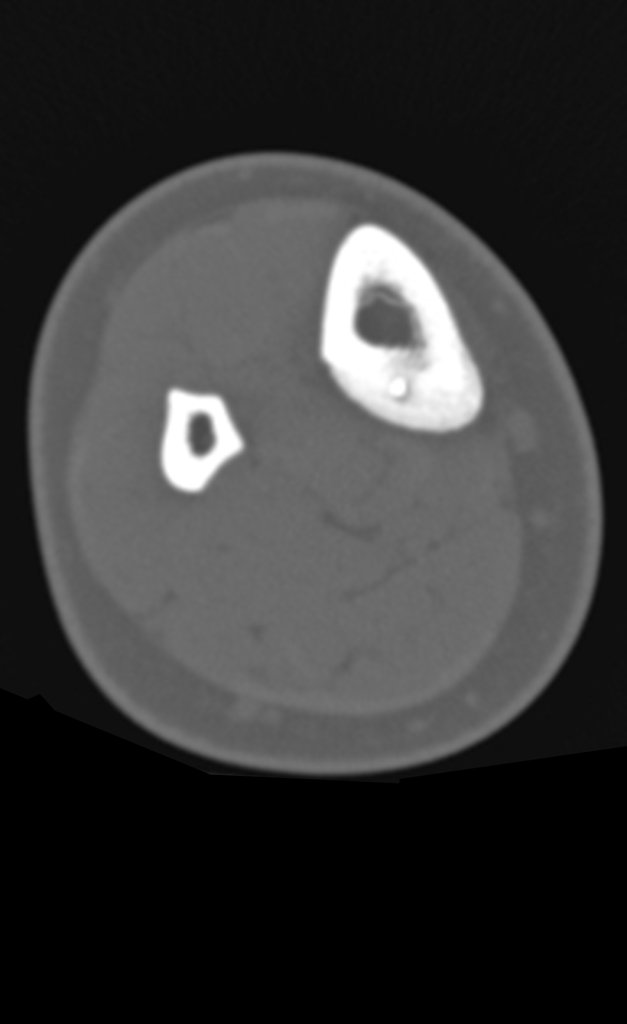
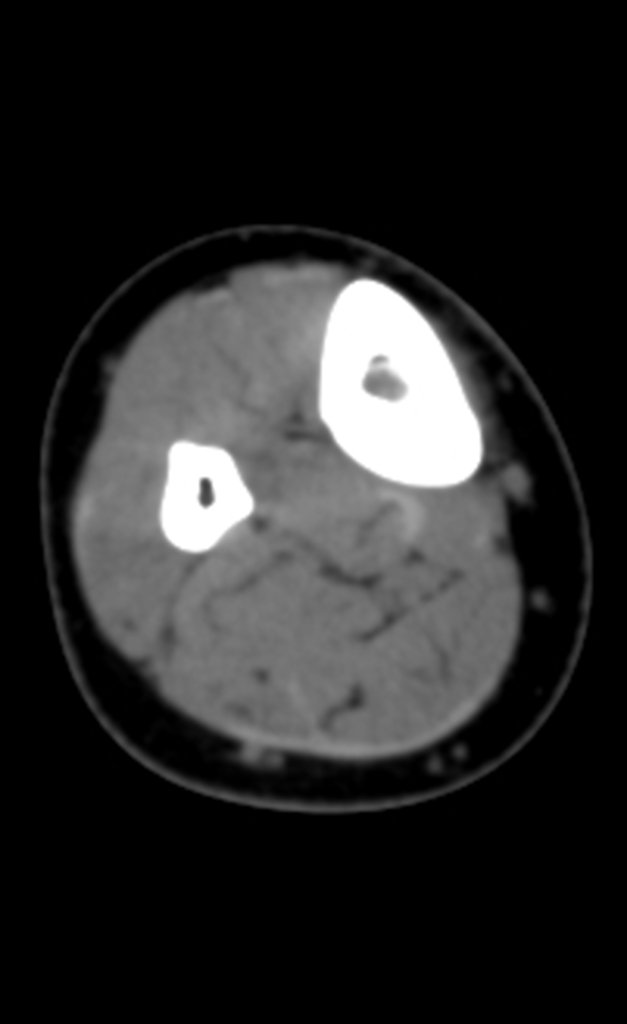
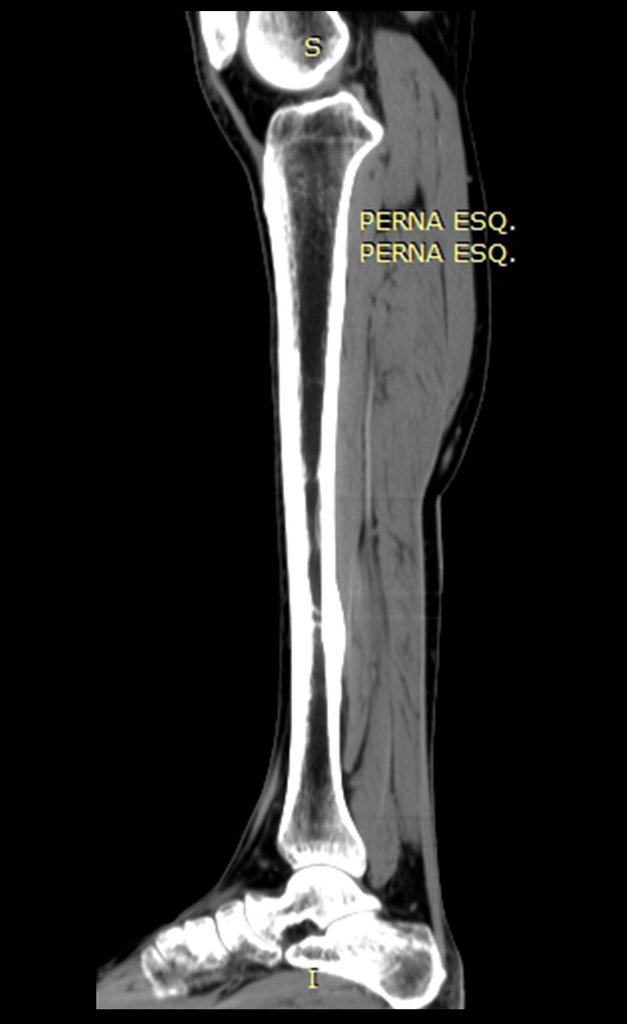
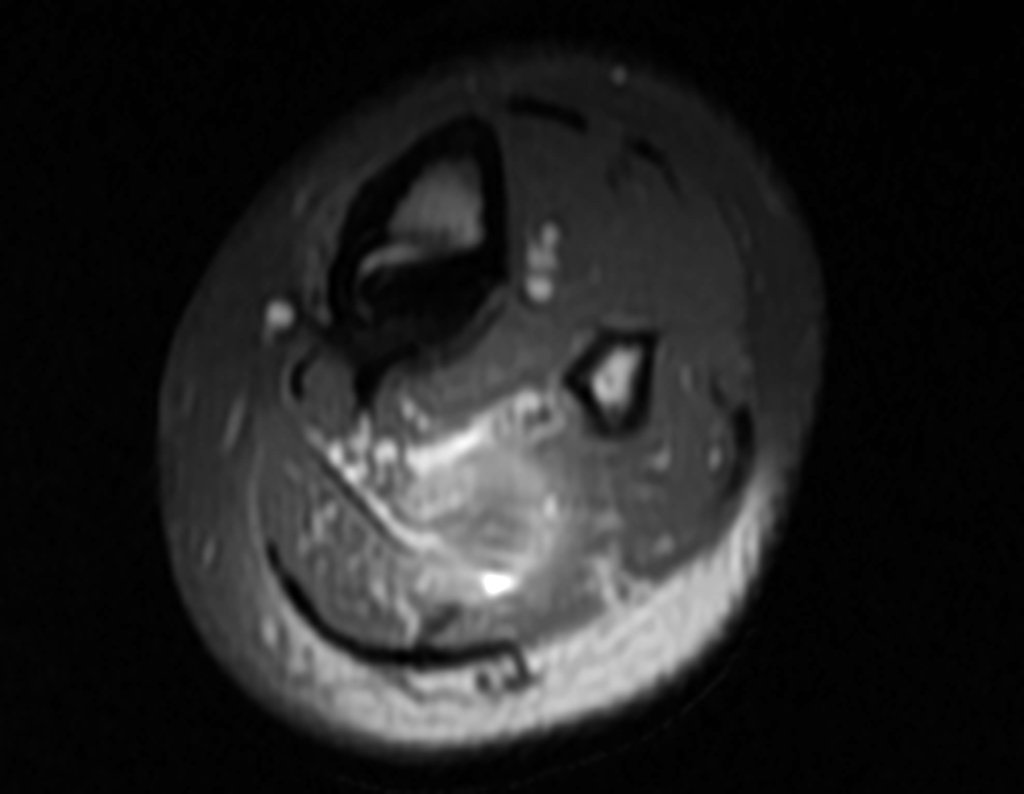
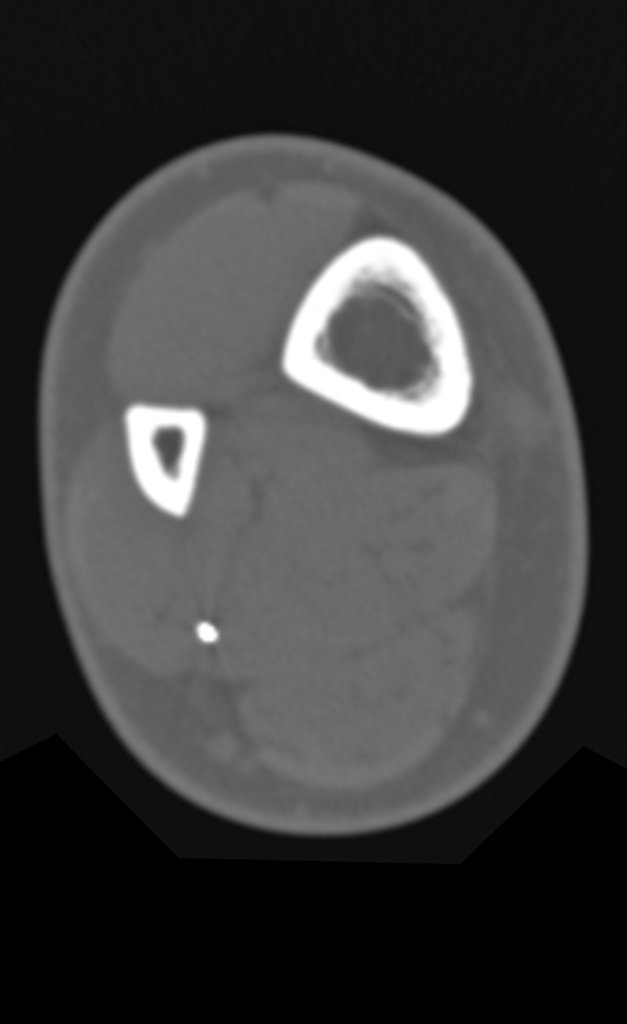
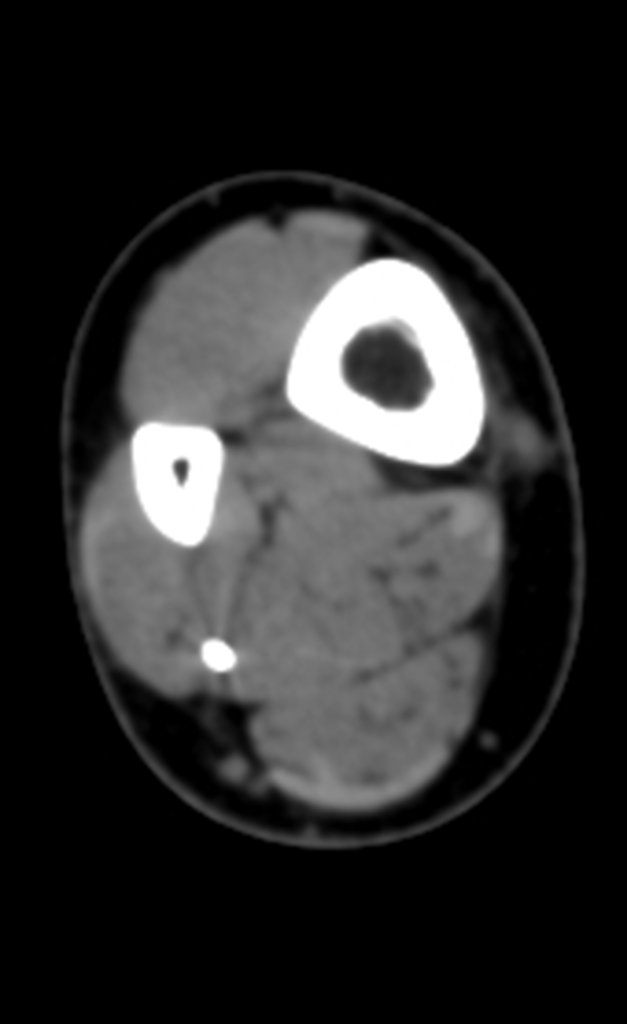
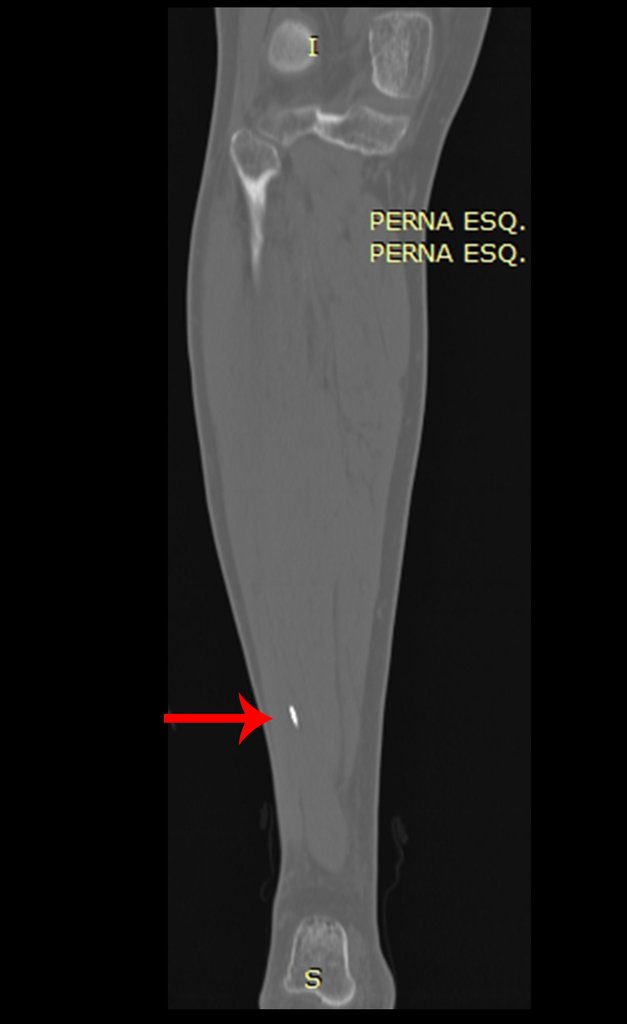
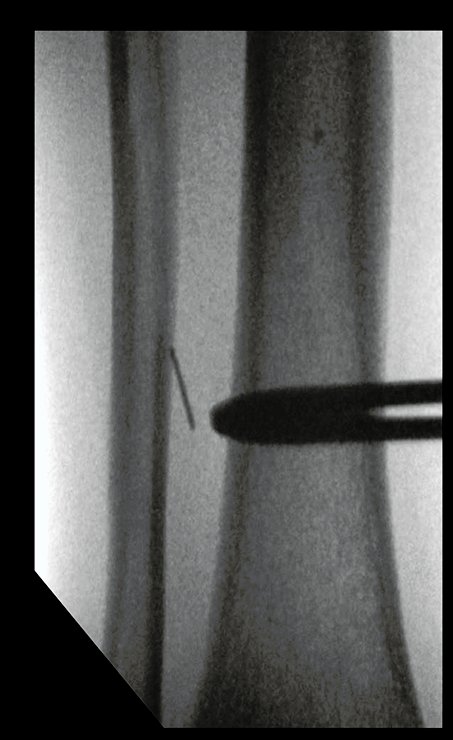
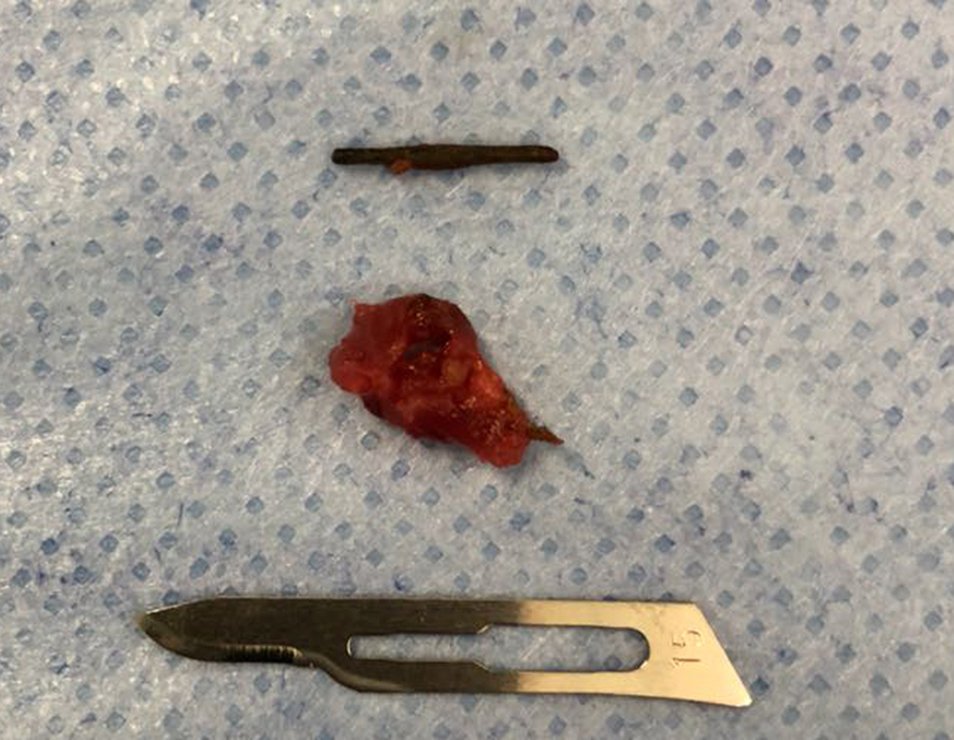
Buscando aclarar se estudió la tomografía con cortes más delgados, que presentaban una imagen cilíndrica, figuras 19 a 22.
Los cortes coronal y sagital, con densidad para hueso y tejidos blandos continuaron mostrando esta imagen radiopaca que en dichos cortes resultó lineal, figuras 23 a 26. ¿ Artefacto metálico???
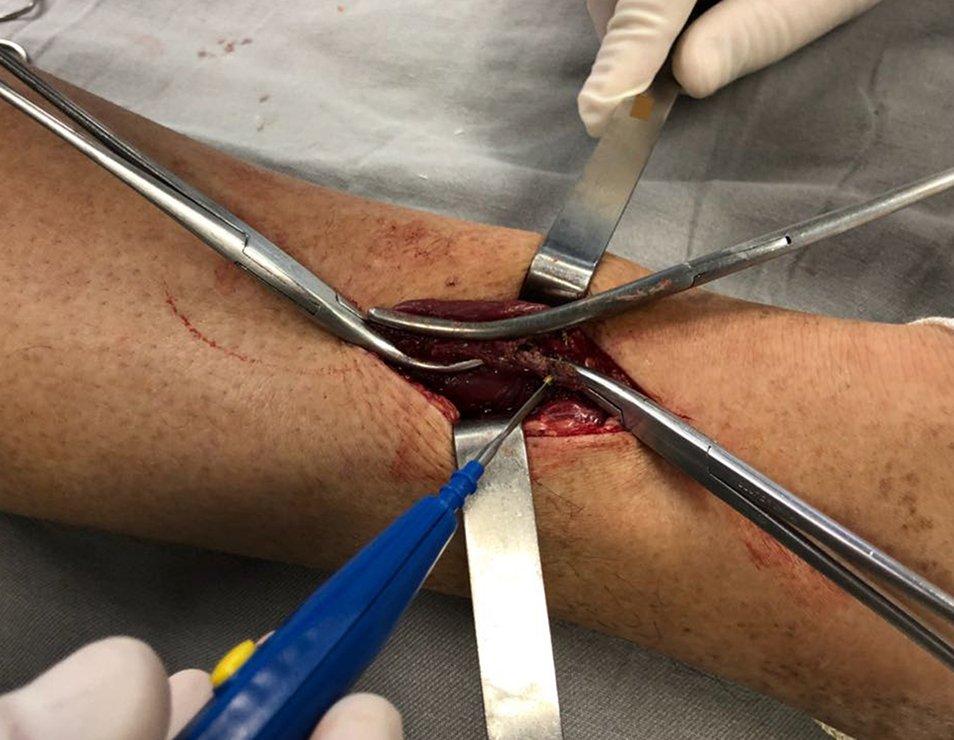
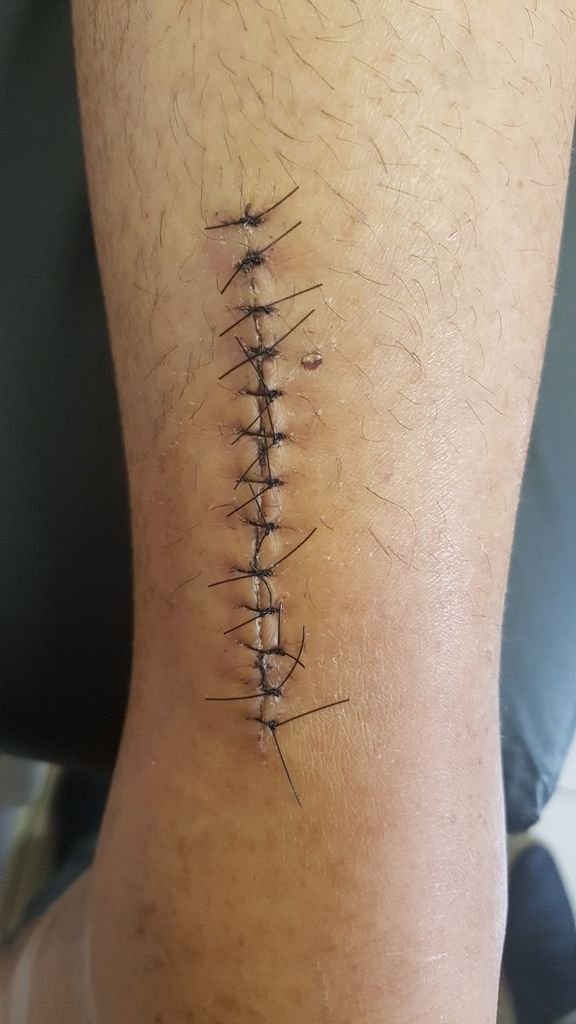
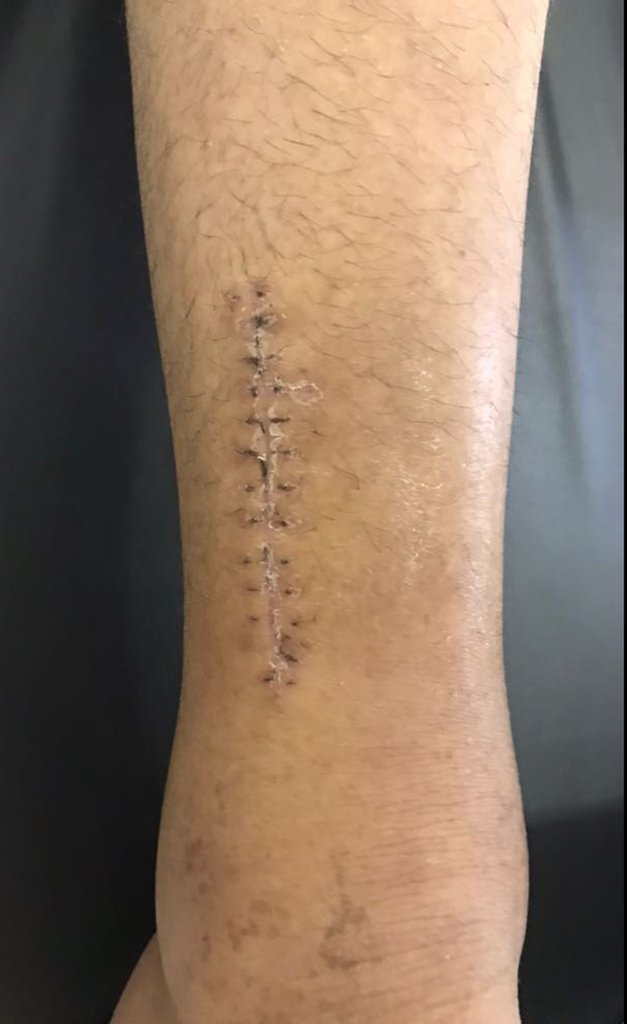
Al regresar a la consulta ambulatoria seis semanas después de la extracción del cuerpo extraño, el paciente refirió la desaparición del dolor agudo e incapacitante pero refirió la persistencia del dolor nocturno causado por el osteoma osteoide.
Se programó una cirugía para extirpar el tumor, tras la planificación inicial con ayuda de gammagrafía, que se realizará en breve.
Autores del caso
Autor: Profr. Dr. Pedro Péricles Ribeiro Baptista
Oncocirugía Ortopédica en el Instituto Oncológico Dr. Arnaldo Vieira de Carvalho
Oficina : Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – SP
Teléfono: +55 11 3231-4638 Celular:+55 11 99863-5577 Correo electrónico: drpprb@gmail.com